Au-delà de la T2A : Pourquoi l'Article 51 est le laboratoire du futur modèle économique de la santé.
Du paiement à l'acte au forfait de coordination : décryptage d'une mutation qui finance enfin le temps soignant et redessine la rentabilité des parcours.
Nous vivons une période de dissonance stratégique majeure. D'un côté, l'oncologie déploie des thérapies de précision et des oraux qui transforment le cancer en maladie chronique. De l'autre, le financement hospitalier reste bloqué sur la T2A (Tarification à l'Activité), un modèle conçu il y a 20 ans pour le soin aigu et la chirurgie.
Le résultat ? Une friction permanente. Le modèle actuel rémunère l'acte technique, mais ne finance pas ce qui est devenu crucial pour la survie et la qualité de vie : le temps humain, la coordination et le lien ville-hôpital.
C'est ici que l'Article 51 intervient. Loin d'être une simple niche administrative, c'est un cadre dérogatoire où s'invente la rentabilité de demain : celle du parcours patient global. Mais attention, le ticket d'entrée est élevé et la sélection impitoyable.
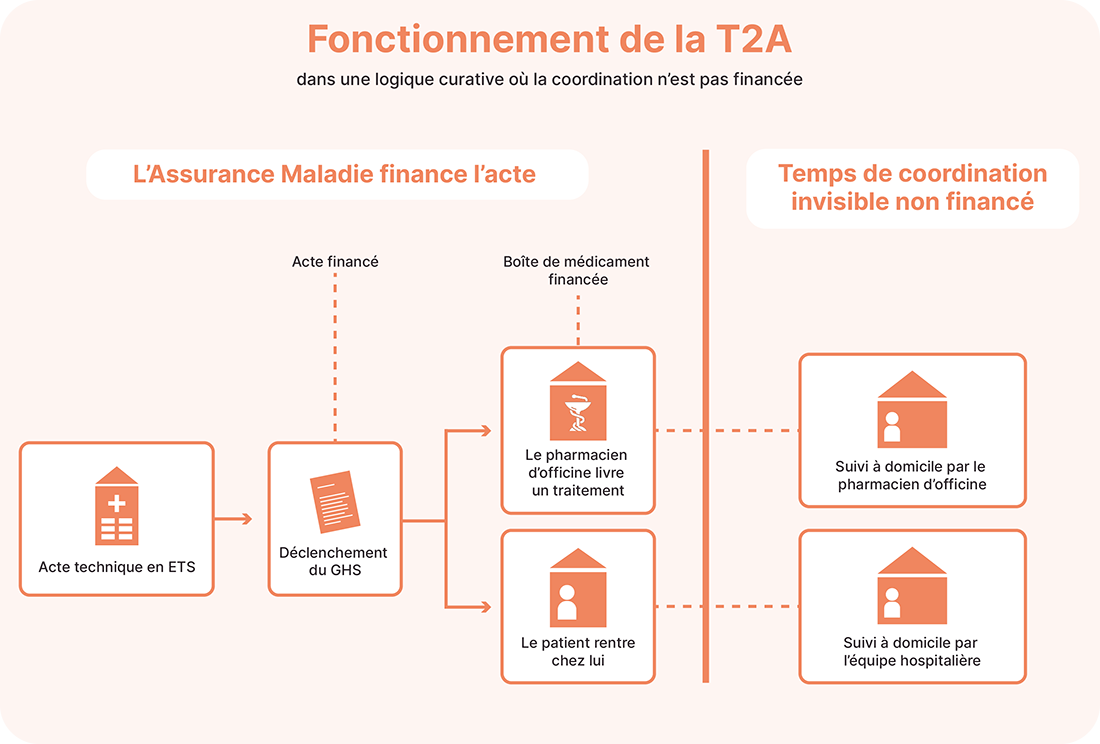
1. La T2A : Un moteur inadapté au temps long
La T2A fonctionne sur une logique binaire : le patient est hospitalisé, un acte est posé, l'établissement est payé. C'est performant pour opérer une fracture. Mais pour le suivi d'un cancer ou d'une maladie chronique complexe, cette logique montre ses limites.
- L'effet pervers : Pour équilibrer leurs comptes, les établissements sont historiquement incités à multiplier les venues physiques à l'hôpital.
- Le chaînon manquant : Tout ce qui permet au patient de rester stable chez lui — éducation thérapeutique, surveillance des toxicités, lien avec le pharmacien d'officine — n'est pas valorisé financièrement.
- La conséquence : Réussir le virage ambulatoire signifie souvent, pour un hôpital, voir baisser ses revenus T2A sans compensation pour le travail de coordination effectué à distance.
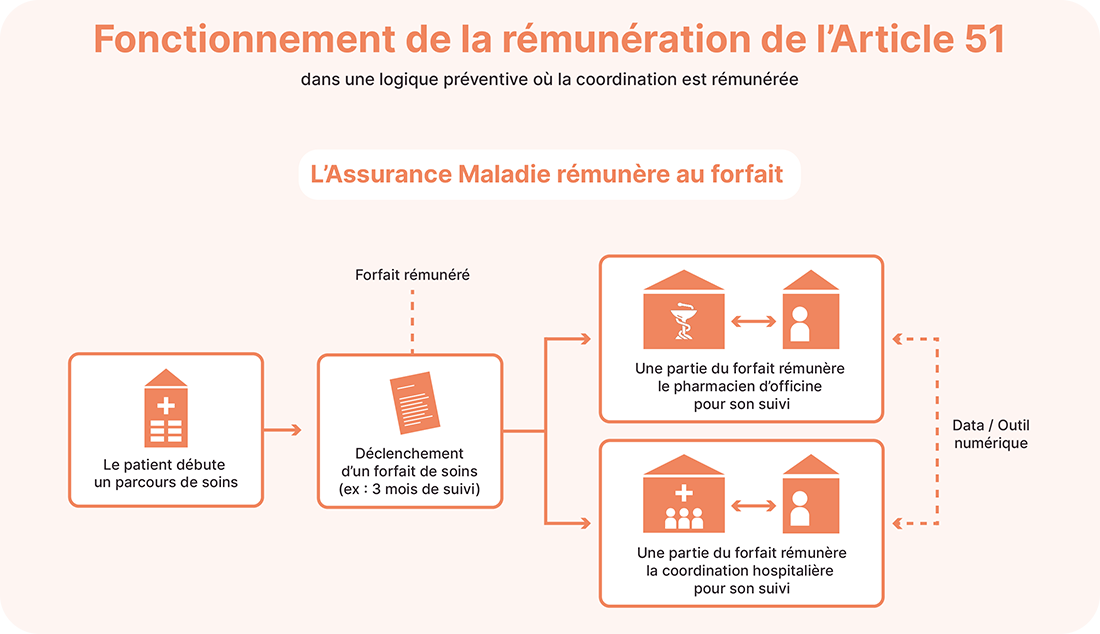
2. L'Article 51 : Enfin un financement du temps de coordination
La rupture de l'Article 51 est RH. Pour la première fois, on autorise des modèles de financement (au forfait ou à l'épisode de soins) qui rémunèrent le temps intellectuel et logistique des soignants.
- Pour les Oncologues : Le temps passé à analyser des données de suivi à distance ou à se concerter avec la ville est enfin valorisé.
- Pour les Pharmaciens d'Officine : Ils ne sont plus seulement rémunérés à la boîte délivrée, mais à l'acte clinique (entretien, bilan de médication, détection de toxicités), instaurant un dialogue inédit avec l'hôpital.
- Pour les équipes de coordination (IDEC) : Leur rôle pivot sort de la ligne de coût pour devenir une composante active du modèle de revenus.
3. Le "Reality Check" : Beaucoup d'appelés, très peu d'élus
Il ne faut pas idéaliser l'Article 51 : ce n'est pas une solution magique, c'est un parcours du combattant. L'objectif final — la généralisation dans le droit commun (remboursement pérenne) — est extrêmement difficile à atteindre.

Les chiffres de la récente réussite d'Onco'Link illustrent le niveau d'exigence requis pour transformer l'essai :
- Une masse critique indispensable : Il a fallu inclure plus de 13 800 patients pour prouver la robustesse du modèle.
- Une mobilisation massive : Ce sont 41 hôpitaux et 5 500 professionnels de ville qu'il a fallu aligner sur un même protocole.
- L'épreuve du temps : Il aura fallu 4 années d'expérimentation avant d'obtenir une validation.
La généralisation n'est donc pas automatique. D'ailleurs, malgré le feu vert officiel du CTIS et du CSIS, la partie n'est pas encore totalement gagnée pour Onco'Link: un "sas de transition" de 18 mois s'ouvre désormais pour définir les modalités exactes de financement avant l'intégration définitive et pérenne dans le droit commun.
4. L'Industrie Pharma : Pas de financement au forfait sans mesure de la valeur
Pour les industriels, ce basculement vers le financement au parcours est un signal fort. Si l'État accepte de payer des forfaits de coordination, il exigera une contrepartie : la preuve de l'efficience.
On ne signera pas de chèques en blanc. Pour pérenniser ces modèles, il faut pouvoir mesurer objectivement que la trajectoire du patient est sécurisée. Les PROMs et la collecte de données de vie réelle (RWE) ne sont plus des options de recherche, mais les outils de pilotage qui justifient le financement. Sans data prouvant que le patient va bien à domicile, le modèle s'effondre.
Pour en savoir plus : lire l'article sur le cas pratique de l'Article 51 d'Onco'Link
Sources :
- Sur le dispositif "Article 51" (Cadre de l'innovation) :
- Source : Ministère de la Santé et de la Prévention.
- Lien : L'innovation en santé - Article 51 (Site du Ministère)
- Sur la Tarification à l'Activité (T2A) :
- Source : Ministère de la Santé et de la Prévention / ATIH.
- Lien : Comprendre la T2A (Agence Technique de l'Information sur l'Hospitalisation)
- Communiqué de Presse Unicancer : "Onco'Link : l'expérimentation nationale pilotée par Unicancer validée pour une généralisation en droit commun", 6 novembre 2025. (Source : Données Unicancer, Communiqué de presse du 6 novembre 2025).





